Jos haluat ladata tai tulostaa tämän sivun eri kielellä, valitse ensin kieli vasemmassa yläkulmassa olevasta pudotusvalikosta.

IAOMT:n kantapaperi ihmisen leukaluun kavitaatioista
Leukaluun patologiakomitean puheenjohtaja: Ted Reese, DDS, MAGD, NMD, FIAOMT
Karl Anderson, DDS, MS, NMD, FIAOMT
Patricia Berube, DMD, MS, CFMD, FIAOMT
Jerry Bouquot, DDS, MSD
Teresa Franklin, tohtori
Jack Kall, DMD, FAGD, MIAOMT
Cody Kriegel, DDS, NMD, FIAOMT
Sushma Lavu, DDS, FIAOMT
Tiffany Shields, DMD, NMD, FIAOMT
Mark Wisniewski, DDS, FIAOMT
Komitea haluaa ilmaista kiitollisuutemme Michael Gossweilerille, DDS:lle, MS:lle, NMD:lle, Miguel Stanleylle, DDS:lle ja Stuart Nunallylle, DDS:lle, MS:lle, FIAOMT:lle, NMD:lle heidän tätä artikkelia koskevasta kritiikistä. Haluamme myös kiittää Dr. Nunnalyn korvaamattomasta panoksesta ja vaivannäöstä vuoden 2014 kannanottopaperin laatimisessa. Hänen työnsä, ahkeruutensa ja käytäntönsä olivat tämän päivitetyn paperin selkärangan.
IAOMT:n hallitus hyväksynyt syyskuussa 2023
Sisällysluettelo
kartiotietokonetomografia (CBCT)
Biomarkkerit ja histologinen tutkimus
Kehittyvät näkökohdat diagnostisiin tarkoituksiin
Akupunktion meridiaanien arviointi
Systeemiset ja kliiniset vaikutukset
Vaihtoehtoiset hoitostrategiat
Viitteet
Liite I IAOMT-kyselyn 2 tulokset
Liite II IAOMT-kyselyn 1 tulokset
Liite III kuvat
Kuva 1 Leukaluun rasvakudoksen rappeuttava osteonekroosi (FDOJ)
Kuvio 2 Sytokiinit FDOJ:ssa verrattuna terveisiin kontrolleihin
Kuva 3 Kirurginen toimenpide retromolaariselle FDOJ:lle
Kuva 4 Curettage ja vastaava röntgenkuva FDOJ:sta
Elokuvat Videoleikkeitä leukaluuleikkauksista potilailla
Kuluneen vuosikymmenen aikana kansalaisten ja terveydenhuollon tarjoajien tietoisuus suun ja systeemisen terveyden välillä on lisääntynyt. Esimerkiksi parodontiitti on sekä diabeteksen että sydänsairauksien riskitekijä. Leukaluun patologian ja yksilön yleisen terveyden ja elinvoiman välillä on myös osoitettu potentiaalisesti seurauksellinen ja yhä enemmän tutkittu yhteys. Teknisesti edistyneiden kuvantamismenetelmien, kuten kartiokeilan tietokonetomografian (CBCT) käyttö on auttanut tunnistamaan leukaluupatologioita, mikä on johtanut parantuneisiin diagnostisiin ominaisuuksiin ja parantuneeseen kykyyn arvioida kirurgisten toimenpiteiden onnistumista. Tieteelliset raportit, dokumentadraamat ja sosiaalinen media ovat lisänneet yleisön tietoisuutta näistä patologioista, erityisesti niiden henkilöiden keskuudessa, jotka kärsivät selittämättömistä kroonisista neurologisista tai systeemisistä sairauksista, jotka eivät vastaa perinteisiin lääketieteellisiin tai hammaslääketieteellisiin toimenpiteisiin.
Kansainvälinen suun lääketieteen ja toksikologian akatemia (IAOMT) perustuu uskomukseen, että tieteen tulee olla perusta, jonka perusteella kaikki diagnostiset ja hoitomenetelmät valitaan ja hyödynnetään. Tätä prioriteettia silmällä pitäen 1) toimitamme tämän päivityksen vuoden 2014 IAOMT:n leukaluun osteonekroosia koskevaan asiakirjaan ja 2) ehdotamme histologisen havainnoinnin perusteella tieteellisesti ja lääketieteellisesti tarkempaa nimeä taudille, erityisesti krooniselle iskeemiselle medullarisairaudelle. jawbone (CIMDJ). CIMDJ kuvaa luusairautta, jolle on tunnusomaista hohkoluun solukomponenttien kuolema, joka on toissijaista verenkierron katkeamisesta. Kautta sen historian siihen, mitä me kutsumme nimellä CIMDJ, on viitattu useilla nimillä ja lyhenteillä, jotka on lueteltu taulukossa 1 ja joita käsitellään lyhyesti alla.
Tämän Akatemian ja paperin tavoitteena on tarjota tiedettä, tutkimusta ja kliinisiä havaintoja potilaille ja kliinikoille, jotta he voivat tehdä tietoon perustuvia päätöksiä harkitessaan näitä CIMDJ-vaurioita, joita usein kutsutaan leukaluun kavitaatioiksi. Tämä vuoden 2023 paperi on laadittu yli 270 artikkelin tarkastelun jälkeen, ja siihen osallistui kliinikkoja, tutkijoita ja tunnettu leukaluupatologi, tohtori Jerry Bouquot.
Missään muussa luussa traumojen ja infektioiden mahdollisuus ei ole yhtä suuri kuin leukaluissa. Leukaluun kavitaatioihin (eli CIMDJ) liittyvän kirjallisuuden katsaus osoittaa, että tätä tilaa on diagnosoitu, hoidettu ja tutkittu 1860-luvulta lähtien. Vuonna 1867 tohtori HR Noel piti esityksen otsikolla Luento karieksesta ja luun nekroosista Baltimore College of Dental Surgeryssa, ja vuonna 1901 William C. Barrett käsitteli pitkään leukaluun kavitaatioita oppikirjassaan, jonka otsikko on Oral Pathology and Practice: A Textbook for the Use of Students in Dental Colleges and Handbook for Dental Practitioners. GV Black, jota usein kutsutaan modernin hammaslääketieteen isäksi, sisälsi osion vuoden 1915 oppikirjaansa Special Dental Pathology, jossa kuvataan hänen "leukaluun osteonekroosiksi (JON)" kuvaileman "tavanomaista ilmenemistä ja hoitoa".
Leukaluun kavitaatioiden tutkimus näytti pysähtyneen 1970-luvulle saakka, jolloin muut alkoivat tutkia aihetta käyttämällä erilaisia nimiä ja merkintöjä ja julkaisemaan sitä koskevia tietoja nykyaikaisissa suupatologian oppikirjoissa. Esimerkiksi vuonna 1992 Bouquot ym. havaitsivat luunsisäistä tulehdusta potilailla, joilla oli krooninen ja vaikea kasvokipu (N = 135), ja loivat termin "neuralgiaa aiheuttava kavitaatioosteonecrosis" tai NICO. Vaikka Bouquot ym. eivät kommentoineet taudin etiologiaa, he päättelivät, että oli todennäköistä, että vauriot aiheuttivat kroonisen kasvojen neuralgian, jolla oli ainutlaatuisia paikallisia piirteitä: luuston ontelon muodostuminen ja pitkäaikainen luunekroosi, jonka parantuminen on vähäistä. Kliinisessä tutkimuksessa potilailla, joilla oli kolmoishermo (N=38) ja kasvojen (N=33) neuralgia, Ratner et al osoittivat myös, että lähes kaikilla potilailla oli onteloita alveolaarisessa luussa ja leukaluussa. Ontelot, joiden halkaisija oli joskus yli 1 senttimetri, olivat aiempien hampaiden poistokohdissa, eivätkä ne yleensä olleet havaittavissa röntgensäteillä.

 Kirjallisuudessa on useita muita termejä sille, mitä tunnistamme CIMDJ:ksi. Ne on lueteltu taulukossa 1, ja niitä käsitellään lyhyesti täällä. Adams ym. loivat termin Chronic Fibrosing Osteomyelitis (CFO) vuoden 2014 kannanotossa. Kannanotto on syntynyt suunlääketieteen, endodontian, suun patologian, neurologian, reumatologian, korva- ja kurkkutautien, parodontologian, psykiatrian, suu- ja leukaradiologian, anestesian, yleishammaslääketieteen, sisätautien ja sisätautien aloilta koostuvan monialaisen konsortion tuloksena. . Ryhmän tavoitteena oli tarjota monitieteinen alusta pään, kaulan ja kasvojen sairauksien hoitoon. Tämän ryhmän yhteisten ponnistelujen, laajojen kirjallisuushakujen ja potilashaastattelujen kautta syntyi selkeä kliininen malli, jota he kutsuivat talousjohtajaksi. He huomauttivat, että tätä sairautta ei usein diagnosoida, koska sillä on samanaikainen sairaus muiden systeemisten sairauksien kanssa. Tämä ryhmä korosti mahdollisia yhteyksiä taudin ja systeemisten terveysongelmien välillä sekä tarvetta lääkäreiden tiimille diagnosoida ja hoitaa potilas kunnolla.
Kirjallisuudessa on useita muita termejä sille, mitä tunnistamme CIMDJ:ksi. Ne on lueteltu taulukossa 1, ja niitä käsitellään lyhyesti täällä. Adams ym. loivat termin Chronic Fibrosing Osteomyelitis (CFO) vuoden 2014 kannanotossa. Kannanotto on syntynyt suunlääketieteen, endodontian, suun patologian, neurologian, reumatologian, korva- ja kurkkutautien, parodontologian, psykiatrian, suu- ja leukaradiologian, anestesian, yleishammaslääketieteen, sisätautien ja sisätautien aloilta koostuvan monialaisen konsortion tuloksena. . Ryhmän tavoitteena oli tarjota monitieteinen alusta pään, kaulan ja kasvojen sairauksien hoitoon. Tämän ryhmän yhteisten ponnistelujen, laajojen kirjallisuushakujen ja potilashaastattelujen kautta syntyi selkeä kliininen malli, jota he kutsuivat talousjohtajaksi. He huomauttivat, että tätä sairautta ei usein diagnosoida, koska sillä on samanaikainen sairaus muiden systeemisten sairauksien kanssa. Tämä ryhmä korosti mahdollisia yhteyksiä taudin ja systeemisten terveysongelmien välillä sekä tarvetta lääkäreiden tiimille diagnosoida ja hoitaa potilas kunnolla.
Leukaluun kavitaatiovaurioita on havaittu myös lapsilla. Vuonna 2013 Obel ym. kuvasivat lasten leesioita ja loivat termin Juvenile Mandibular Chronic Osteomyelitis (JMCO). Tämä ryhmä ehdotti suonensisäisten (IV) bisfosfonaattien mahdollista käyttöä näiden lasten hoitona. Vuonna 2016 Padwa ym. julkaisivat tutkimuksen, jossa kuvattiin fokaalista steriiliä tulehduksellista osteiittia lapsipotilaiden leukaluustoissa. He leimasivat vaurion lasten kroonisen ei-bakteerisen osteomyeliitin (CNO).
Vuodesta 2010 lähtien tohtori Johann Lechner, laajimmin julkaistu leukaluun kavitaatiovaurioiden kirjailija ja tutkija, ja muut ovat tutkineet näiden leesioiden suhdetta sytokiinien tuotantoon, erityisesti tulehdukselliseen sytokiiniin RANTES (tunnetaan myös nimellä CCL5). Tohtori Lechner on käyttänyt erilaisia termejä kuvaamaan näitä vaurioita, joihin on sisältynyt aiemmin mainittu NICO, mutta myös aseptinen iskeeminen osteonekroosi leukaluun (AIOJ) ja rasvarappeuttava leukaluun osteonekroosi (FDOJ). Hänen kuvaus/merkintä perustuu kliinisesti tai leikkauksen aikana havaittuun fyysiseen ulkonäköön ja/tai makroskooppisesti patologiseen tilaan.
Nyt on tarpeen selventää toista äskettäin tunnistettua leukaluupatoosia, joka eroaa tämän artikkelin aiheesta, mutta voi olla hämmentävä kavitaatiovaurioita tutkiville. Nämä ovat leuan luuvaurioita, jotka syntyvät lääkkeiden käytön seurauksena. Vaurioita luonnehtii parhaiten verenkierron menetys ja sitä seuraava hallitsematon luun erittyminen. Ruggiero et al on nimittänyt näitä vaurioita luun eristämiseen liittyväksi suun haavaumiksi (OUBS) kannanotossa American Association of Oral and Maxillofacial Surgeons (AAOMS), samoin kuin Palla et al, systemaattisessa katsauksessa. Koska tämä ongelma liittyy joko yhden tai useamman lääkkeen käyttöön, IAOMT on sitä mieltä, että tämän tyyppistä vauriota voidaan parhaiten kuvailla lääkkeeseen liittyväksi leuan osteonekroosiksi (MRONJ). MRONJ:ta ei käsitellä tässä artikkelissa, koska sen etiologia ja hoitomenetelmät eroavat CIMDJ:n nimistä, ja sitä on tutkittu aiemmin laajasti.
Monien hammaslääkäreiden yhä yleisempi käyttö kartiotietokonetomografialla (CBCT) on johtanut CIMDJ:ksi kutsuttujen intramedullaaristen kavitaatioiden havaitsemisen lisääntymiseen. Nyt kun nämä vauriot ja poikkeavuudet tunnistetaan helpommin, hammaslääkäreiden vastuulla on diagnosoida sairaus ja antaa hoitosuosituksia ja hoitoa.
CIMDJ:n olemassaolon arvostaminen ja tunnistaminen on sen ymmärtämisen lähtökohta. Huolimatta monista nimistä ja lyhenteistä, jotka on liitetty patologiaan, nekroottisen tai kuolevan luun esiintyminen leukaluun ydinkomponentissa on vakiintunut.
Leikkauksen aikana havaittuina nämä luuvauriot ilmenevät monin tavoin. Jotkut lääkärit raportoivat, että yli 75 % leesioista on täysin onttoja tai täynnä pehmeää, harmahtavanruskeaa ja demineralisoitua/granulomaattista kudosta, usein keltaista öljyistä materiaalia (öljykystat), joita löytyy viallisilta alueilta ja ympäröivän normaalin luuanatomian kanssa. Toiset raportoivat kavitaatioista, joiden päällä on vaihteleva aivokuoren luun tiheys ja jotka avattaessa näyttävät olevan vuorauksia, joissa on kuitumaista, ruskeaa tai harmaata filamenttimateriaalia. Toiset taas raportoivat karkeista muutoksista, joita kuvataan eri tavoin "rakeisiksi", "kuten sahanpuruiksi", "ontoksiksi onteloiksi" ja "kuiviksi" ja ontelon seinämien satunnainen skleroottinen, hammasta muistuttava kovuus. Histologisessa tutkimuksessa nämä vauriot näyttävät samanlaisilta kuin nekroosi, jota esiintyy kehon muissa luissa, ja ne eroavat histologisesti osteomyeliitistä (katso kuva 1). CIMDJ-tautia havainnollistavia lisäkuvia, joista osa on luonteeltaan graafisia, on tämän asiakirjan lopussa olevassa liitteessä III.
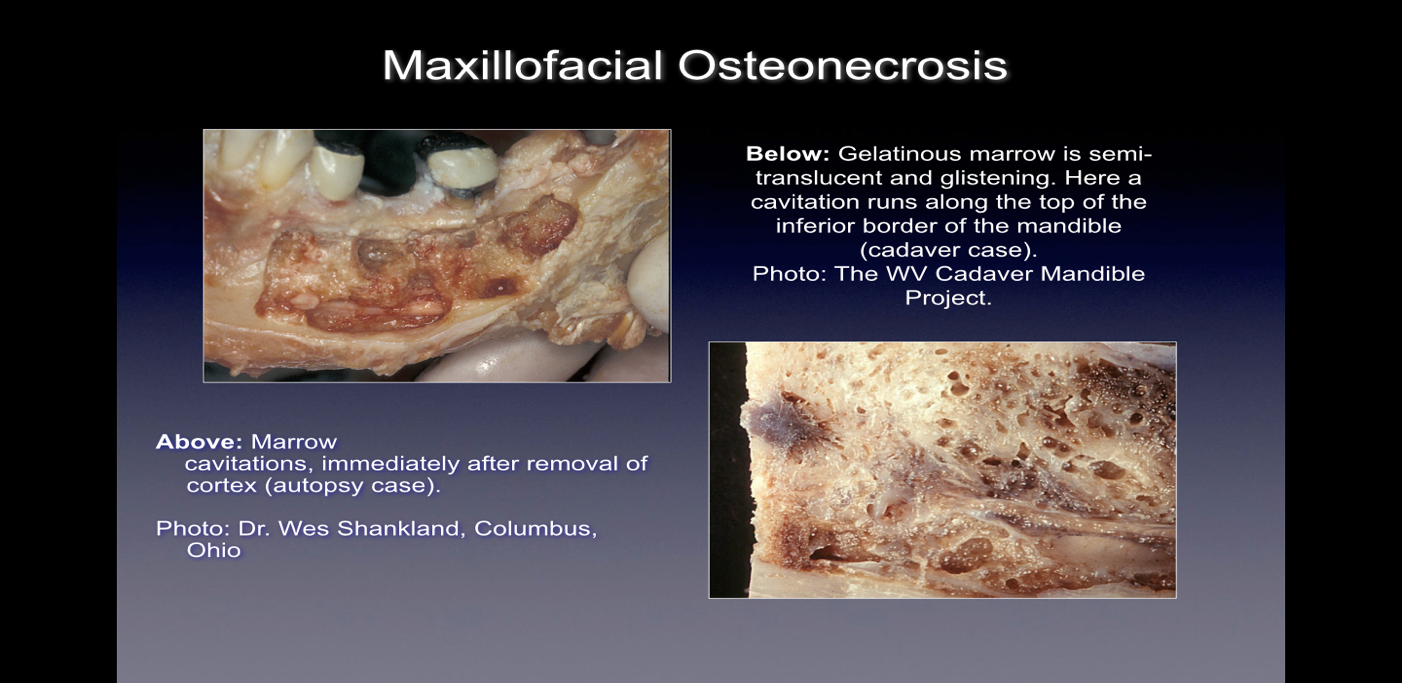
Kuva 1 Kuvia CIMDJ:stä otettu ruumiista
Kuten muutkin terveydenhuollon ammattilaiset, hammaslääkärit käyttävät organisoitua prosessia, jossa käytetään erilaisia menetelmiä ja menetelmiä kavitaatioleesioiden diagnosoimiseksi. Nämä voivat koostua fyysisen tutkimuksen suorittamisesta, johon kuuluu terveyshistorian ottaminen, oireiden arvioiminen, kehon nesteiden hankkiminen laboratoriotutkimuksia varten ja kudosnäytteiden ottaminen biopsiaa ja mikrobiologista tutkimusta varten (eli taudinaiheuttajien esiintymisen testaus). Usein käytetään myös kuvantamistekniikoita, kuten CBCT:tä. Potilailla, joilla on monimutkaisia sairauksia, jotka eivät aina noudata oirekompleksin kaavaa tai sovi tyypilliseen järjestykseen, diagnostinen prosessi voi vaatia yksityiskohtaisempaa analyysiä, joka voi aluksi johtaa vain erotusdiagnoosiin. Alla on lyhyet kuvaukset useista näistä diagnostisista menetelmistä.
kartiotietokonetomografia (CBCT)
Ratnerin ja kollegoiden jo vuonna 1979 kuvaamat diagnostiset tekniikat, joissa käytetään digitaalista tunnustelua ja paineita, diagnostisia paikallispuudutusruiskeita, sairaushistorian ja säteilevän kivun sijainnin huomioon ottamista, ovat hyödyllisiä leukaluun kavitaatioiden diagnosoinnissa. Vaikka jotkut näistä vaurioista aiheuttavat kipua, turvotusta, punoitusta ja jopa kuumetta, toiset eivät. Siten objektiivisempi toimenpide, kuten kuvantaminen, on usein tarpeen.
Kavitaatioita ei yleensä havaita tavallisilla kaksiulotteisilla (2-D, kuten periapikaalinen ja panoraama) röntgenfilmeillä, joita käytetään yleisesti hammaslääketieteessä. Ratner ja kollegat ovat osoittaneet, että 40 % tai enemmän luusta on muutettava muutosten näyttämiseksi, ja tätä tukee myöhemmät työt, ja se on havainnollistettu kuvassa 2. Tämä liittyy 2-D-kuvauksen luontaiseen rajoitukseen, joka aiheuttaa päällekkäisyyksiä. anatomisia rakenteita peittämällä kiinnostavia alueita. Vikojen tai patologioiden tapauksessa, erityisesti alaleuassa, tiheän aivokuoren luun peittävä vaikutus taustarakenteisiin voi olla merkittävä. Siksi tarvitaan teknologisesti kehittyneitä kuvantamistekniikoita, kuten CBCT, Tech 99 -skannaukset, magneettikuvaus (MRI) tai trans-alveolaarinen ultraäänisonografia (CaviTAU™®).
Saatavilla olevista erilaisista kuvantamistekniikoista CBCT on kavitaatioiden diagnosointiin tai hoitoon osallistuvien hammaslääkäreiden yleisimmin käytetty diagnostinen työkalu, ja siksi keskustelemme siitä perusteellisesti. CBCT-tekniikan kulmakivi on sen kyky tarkastella kiinnostavaa leesiota kolmessa ulottuvuudessa (frontaalinen, sagitaalinen, koronaaalinen). CBCT on osoittautunut luotettavaksi ja tarkaksi menetelmäksi tunnistaa ja arvioida leuan sisäisten luunsisäisten vaurioiden kokoa ja laajuutta vähemmän vääristymällä ja pienemmällä suurennuksella kuin 3-D-röntgenkuvat.
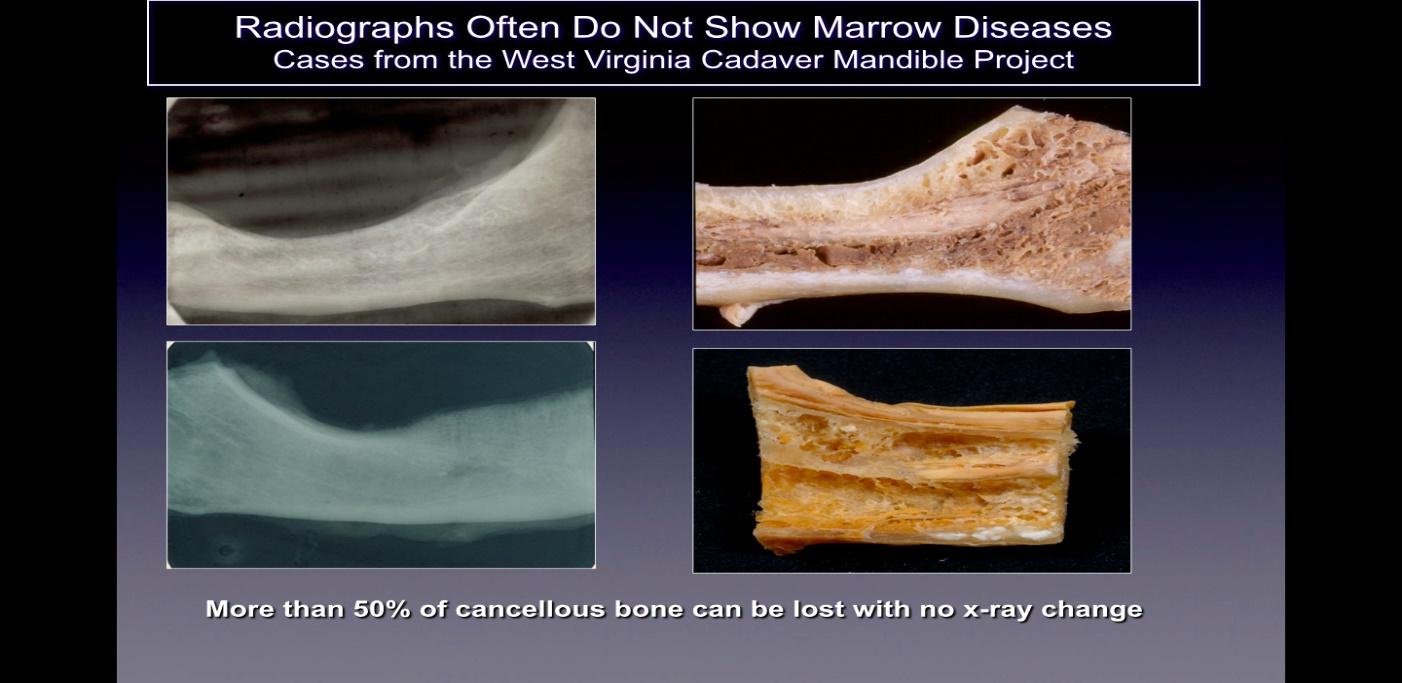
Kuva 2 Kuvateksti: Vasemmalla puolella näkyvät 2D-röntgenkuvat leukaluista, jotka on otettu esiin tulevista ruumiista
terveitä. Kuvan oikealla puolella on valokuvia samoista leukaluista, joissa näkyy selvä nekroottinen kavitaatio.
Figuuri mukautettu Bouquotista, 2014.
Kliiniset tutkimukset ovat osoittaneet, että CBCT-kuvat auttavat myös leesion sisällön määrittämisessä (nestetäytteinen, granulomatoottinen, kiinteä jne.), mikä mahdollisesti auttaa erottamaan tulehdusleesiot, odontogeeniset tai ei-odontogeeniset kasvaimet, kystat ja muut hyvänlaatuiset tai pahanlaatuiset vaurioita.
Äskettäin kehitetty ohjelmisto, joka on erityisesti integroitu erityyppisiin CBCT-laitteisiin, käyttää Hounsfield-yksiköitä (HU), mikä mahdollistaa luun tiheyden standardoidun arvioinnin. HU edustaa kehon kudosten suhteellista tiheyttä kalibroidun harmaasävyasteikon mukaisesti, joka perustuu ilman (-1000 HU), veden (0 HU) ja luun tiheyden (+1000 HU) arvoihin. Kuva 3 esittää erilaisia näkymiä nykyaikaisesta CBCT-kuvasta.
Yhteenvetona voidaan todeta, että CBCT on osoittautunut hyödylliseksi leukaluun kavitaatioiden diagnosoinnissa ja hoidossa:
- Leesion koon, laajuuden ja kolmiulotteisen sijainnin tunnistaminen;
- Tunnistaa vaurion läheisyys muihin lähellä oleviin elintärkeisiin anatomisiin rakenteisiin, kuten
alveolaarinen hermo, poskiontelo tai viereiset hampaan juuret;
- Hoitotavan määrittäminen: leikkaus vs. ei-kirurginen; ja
- Seurantakuvan tarjoaminen paranemisasteen ja mahdollisen tarpeen määrittämiseksi
leesion uudelleenhoitoon.
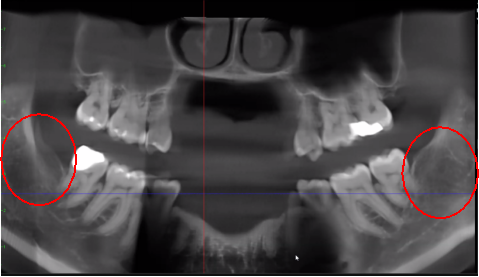
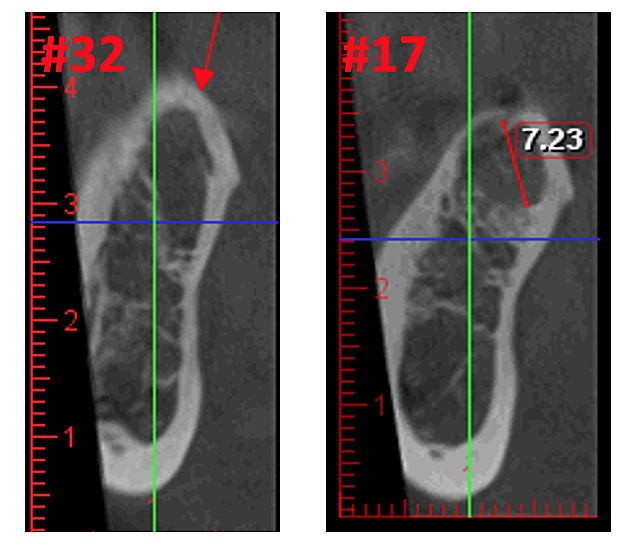
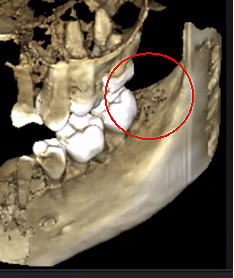
Kuva 3 Parannettu CBCT-kuvan selkeys johtuu parannellusta ohjelmistotekniikasta, joka vähentää artefakteja ja "kohinaa", joita hammasimplantteja ja metallirestauraatioita voi aiheuttaa kuvassa. Näin hammaslääkäri ja potilas voivat visualisoida vaurion helpommin. Yläpaneeli on panoraamanäkymä CBCT:stä, joka näyttää vasemman (#17) ja oikean (#32) kavitaatioleesioiden sijainnin ja laajuuden leukaluun osteonekroosipotilaalla. Vasemmassa alakulmassa oleva paneeli on sagitaalinen näkymä kustakin sivustosta. Oikean alakulman paneeli on kolmiulotteinen esitys paikasta #3, jossa näkyy aivokuoren huokoisuus ydinkavitaation päällä. Tohtori Reesen luvalla.
Mainitsemme tässä lyhyesti myös ultraäänilaitteesta, CaviTAU™®:sta, joka on kehitetty ja jota käytetään osissa Eurooppaa, erityisesti leuan kavitaatioihin viittaavien ylä- ja alaleuan matalan luutiheyden alueiden havaitsemiseen. Tämä trans-alveolaarinen ultraäänisonografia (TAU-n) on potentiaalisesti sama kuin CBCT-laite leukaluuydinvikojen havaitsemisessa, ja sen lisäetu on se, että potilas altistuu paljon alhaisemmille säteilytasoille. Tämä laite ei ole tällä hetkellä saatavilla Yhdysvalloissa, mutta Yhdysvaltain elintarvike- ja lääkevirasto arvioi sitä, ja se voisi hyvinkin olla ensisijainen diagnostiikkatyökalu, jota käytetään Pohjois-Amerikassa CIMJD:n hoitoon.
Biomarkkerit ja histologinen tutkimus
Lechner ja Baehr ovat 2017 tutkineet valittujen sytokiinien ja taudin välistä mahdollista suhdetta leuan kavitaatioiden tulehduksellisen luonteen vuoksi. Yksi erityisen kiinnostava sytokiini on "säädelty aktivoituessa, normaali T-solu ilmentyy ja erittyy" (RANTES). Tämä sytokiini, samoin kuin fibroblastikasvutekijä (FGF)-2, ilmentyvät suurempina määrinä kavitaatiovaurioissa ja potilailla, joilla on CIMDJ. Kuvassa 4, jonka on toimittanut tohtori Lechner, verrataan RANTES-tasoja potilailla, joilla on kavitaatio (punainen palkki, vasemmalla) terveiden kontrollien tasoihin (sininen palkki). Lechner et ai. käyttävät kahta lähestymistapaa sytokiinitasojen mittaamiseen. Yksi on sytokiinien tason mittaaminen systeemisesti verestä (Diagnostic Solutions Laboratory, Yhdysvallat.). Toinen tapa on ottaa biopsia suoraan sairaalta paikalta, kun se on saatavilla suun patologin arvioitavaksi. Valitettavasti tällä hetkellä paikallinen kudosnäytteiden otto vaatii monimutkaista käsittelyä ja toimitusta, jota ei ole vielä saavutettu muissa kuin tutkimuslaitoksissa, mutta se on tarjonnut oivaltavia korrelaatioita.
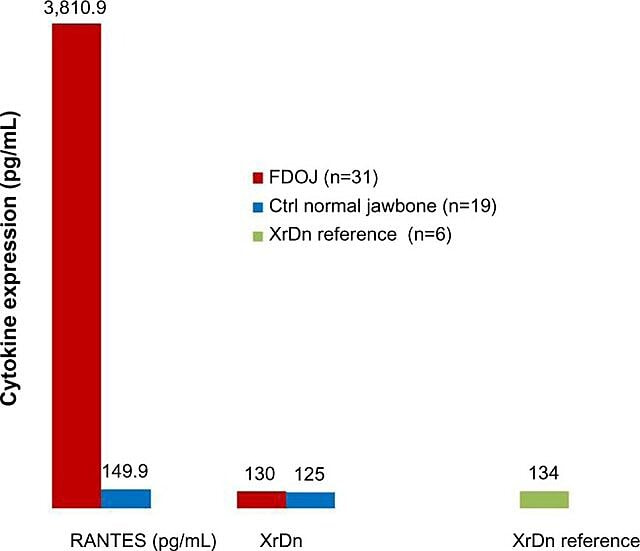
Kuva 4 RANTES:in jakautuminen 31 FDOJ-tapauksessa ja 19 normaalin leukaluunäytteessä verrattuna molempien ryhmien röntgentiheyden vertailuarvoihin vastaavilla alueilla. lyhenteet: RANTES, säädelty aktivoituessa, normaali T-solun ekspressoima ja erittynyt kemokiini (CC-motiivi) ligandi 5; XrDn, röntgentiheys; FDOJ, leukaluun rasvarappeuttava osteonekroosi; n, numero; Ctrl, ohjaus. Tohtori Lechnerin toimittama kuva. Rekisteri numero: CC BY-NC 3.0
Kehittyvät näkökohdat diagnostisiin tarkoituksiin
Leukaluun kavitaatioiden esiintyminen on kliinisesti osoitettu hyvin. Selkeät diagnoosit ja parhaiden käytäntöjen hoitoparametrit vaativat kuitenkin lisätutkimusta. Tätä silmällä pitäen on tarpeen mainita lyhyesti muutamia kiehtovia ja mahdollisesti arvokkaita tekniikoita, joita jotkut harjoittajat käyttävät.
On tunnustettu, että fysiologiset lisäarvioinnit olisivat arvokas seulonta- ja diagnostinen työkalu. Eräs tällainen työkalu, jota jotkut lääkärit käyttävät, on lämpökuvaus. Yleistynyt tulehdusaktiivisuus voidaan nähdä mittaamalla lämpöeroja pään ja kaulan pinnalla. Termografia on turvallinen, nopea ja sillä voi olla samanlainen diagnostinen arvo kuin CBCT:llä. Merkittävä haittapuoli on, että siitä puuttuu määritelmä, mikä vaikeuttaa leesion marginaalin tai laajuuden erottamista.
Akupunktion meridiaanien arviointi
Jotkut harjoittajat tarkastelevat leesion energeettistä profiilia käyttämällä akupunktiomeridiaaniarviointia (AMA) määrittääkseen sen vaikutuksen vastaavaan energiameridiaaniin. Tämäntyyppinen arviointi perustuu sähköakupunktioon Vollin mukaan (EAV). Tämä tekniikka, joka perustuu muinaiseen kiinalaiseen lääketieteeseen ja akupunktion periaatteisiin, on kehitetty ja sitä opetetaan Yhdysvalloissa. Akupunktiota on käytetty lievittämään kipua ja edistämään paranemista. Se perustuu energian virtauksen (eli Chi) tasapainoon kehossa tiettyjen energiareittien kautta. Nämä reitit tai meridiaanit yhdistävät tiettyjä elimiä, kudoksia, lihaksia ja luita toisiinsa. Akupunktio käyttää hyvin erityisiä pisteitä meridiaanilla vaikuttaakseen kaikkien tällä meridiaanilla olevien kehon elementtien terveyteen ja elinvoimaisuuteen. Tätä tekniikkaa on käytetty paljastamaan leukaluun sairautta, joka parantuessaan hoitaa myös näennäisesti toisiinsa liittymättömiä sairauksia, kuten niveltulehdusta tai kroonista väsymysoireyhtymää. Tämä tekniikka soveltuu lisätutkimuksiin (eli tulokset on dokumentoitava ja pitkittäistiedot on hankittava ja levitettävä).
Leukaluun kavitaatioiden kehittymisen riskiä lisäävät monet yksittäiset tekijät, mutta yleensä riski on monitekijäinen. Yksilölle aiheutuvat riskit voivat olla joko ulkoisia vaikutuksia, kuten ympäristötekijöitä, tai sisäisiä vaikutuksia, kuten immuunijärjestelmän heikkous. Taulukoissa 2 ja 3 on lueteltu ulkoiset ja sisäiset riskitekijät.


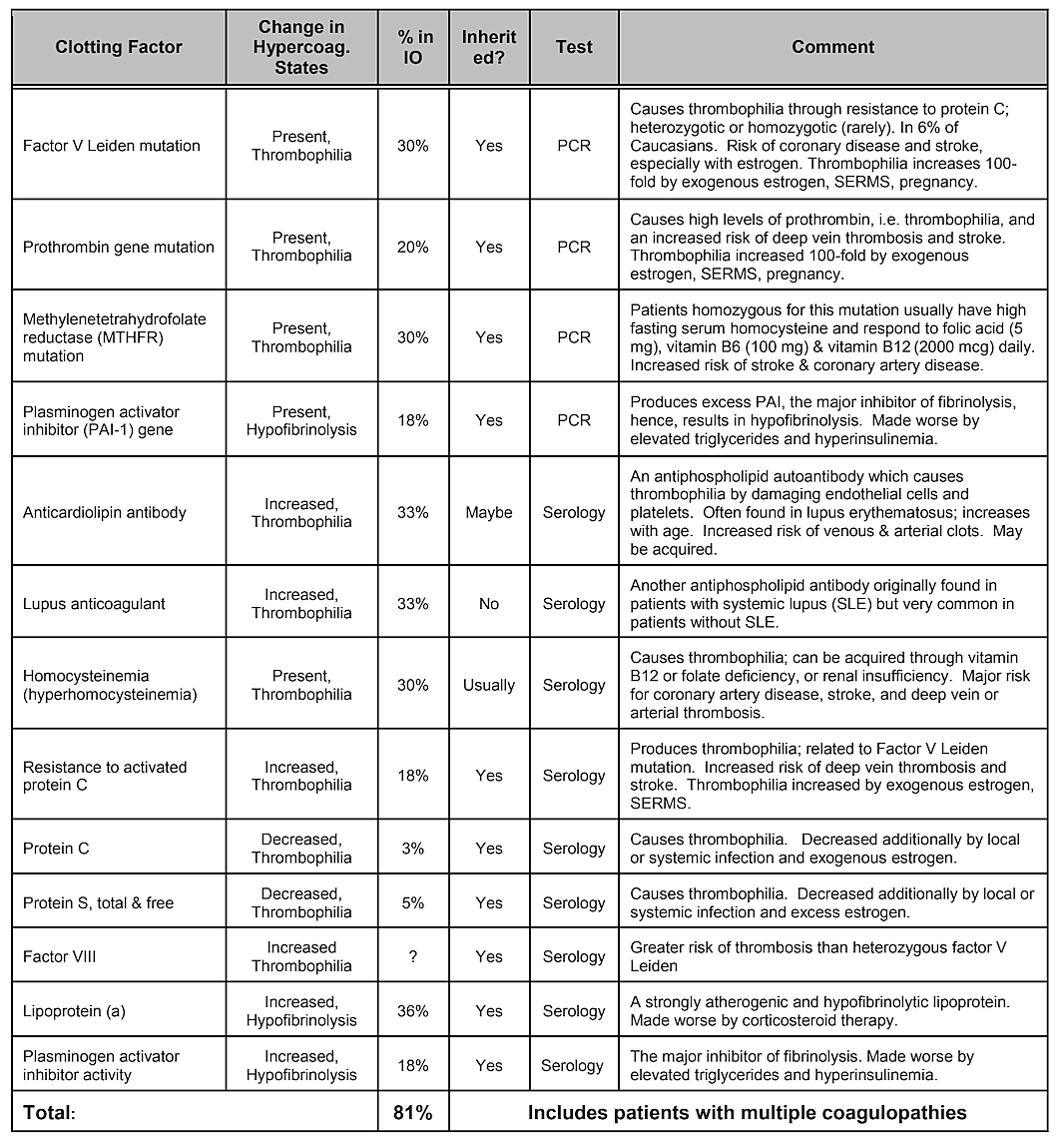
Huomaa, että taulukko 2, Sisäiset riskitekijät, ei sisällä geneettistä taipumusta. Vaikka geneettisillä variaatioilla uskotaan olevan merkitystä, Mitään yksittäistä geenivariaatiota tai edes geenien yhdistelmää ei ole osoitettu riskitekijäksi, mutta geneettiset vaikutukset ovat todennäköisiä . Vuonna 2019 tehty systemaattinen kirjallisuuskatsaus osoitti, että useita yhden nukleotidin polymorfismeja on tunnistettu, mutta tutkimuksissa ei ole replikaatiota. Kirjoittajat päättelivät, että kun otetaan huomioon geenien monimuotoisuus, jotka ovat osoittaneet positiivisia assosiaatioita kavitaatioihin ja tutkimusten toistettavuuden puute, geneettisten syiden rooli näyttäisi olevan kohtalainen ja heterogeeninen. Tiettyihin populaatioihin kohdistaminen voi kuitenkin olla tarpeen geneettisten erojen tunnistamiseksi. Todellakin, kuten on osoitettu, yksi iskeemisen luuvaurion yleisimmistä ja peruspatofysiologisista mekanismeista on liiallinen hyytyminen hyperkoagulaatiotiloista, joilla on yleensä geneettinen tausta, kuten Bouquot ja Lamarche (1999) ovat kuvanneet. Tohtori Bouquot'n toimittama taulukko 4 luettelee sairaustilat, joihin liittyy hyperkoagulaatiota, ja seuraavat 3 kappaletta tarjoavat yleiskatsauksen joistakin tohtori Bouquot'n löydöksistä, jotka hän esitteli tutkimusjohtajana Leukalussojen koulutus- ja tutkimuskeskuksessa.
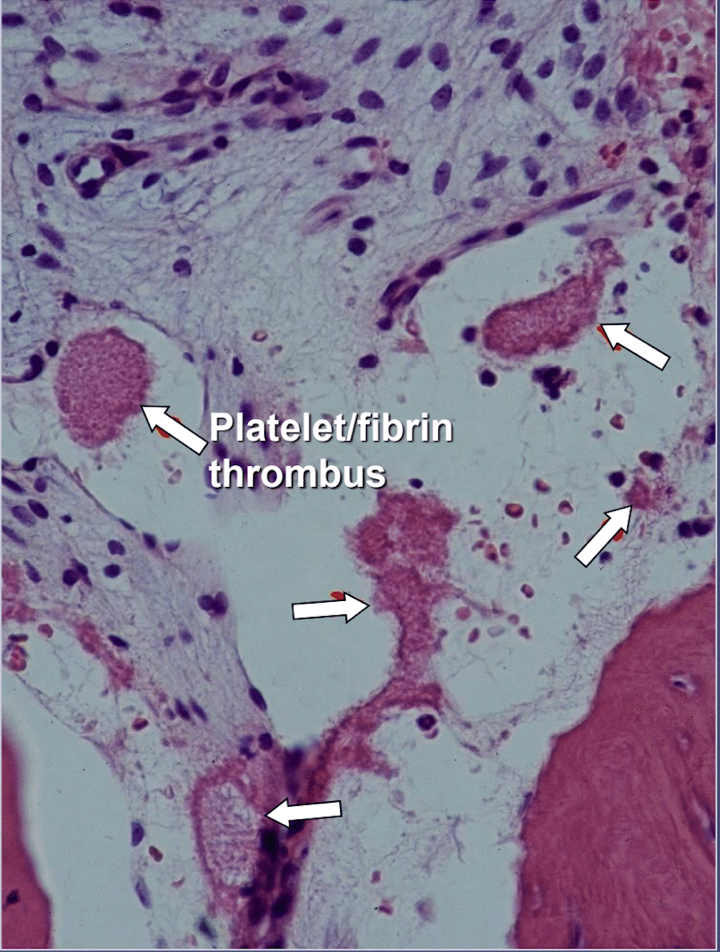
Leukaluun kavitaatioissa on selvää näyttöä iskeemisestä osteonekroosista, joka on luuydinsairaus, jossa luu muuttuu nekroottiseksi hapen ja ravinteiden puutteen vuoksi. Kuten mainittiin, monet tekijät voivat aiheuttaa kavitaatioita, ja jopa 80 %:lla potilaista on yleensä perinnöllinen ongelma, joka johtuu liiallisesta verihyytymien muodostumisesta verisuonissaan. Tätä sairautta ei yleensä paljasteta rutiininomaisissa verikokeissa. Luu on erityisen herkkä tälle hyperkoagulaatio-ongelmalle, ja se kehittää suuresti laajentuneita verisuonia; lisääntyneet, usein tuskalliset, sisäiset paineet; veren pysähtyminen; ja jopa infarkteja. Tähän hyperkoagulaatio-ongelmaan voivat viitata suvussa aivohalvaus ja sydänkohtaukset varhaisessa iässä (alle 55-vuotiaana), lonkkaproteesi tai "niveltulehdus" (etenkin varhaisessa iässä), osteonekroosi (etenkin varhaisessa iässä), syvä laskimotromboosi, keuhkoembolit (veritulpat keuhkoissa), verkkokalvon laskimotromboosi (hyytymät silmän verkkokalvossa) ja toistuva keskenmeno. Leuoissa on kaksi erityistä ongelmaa tämän taudin kanssa: 2) kerran vaurioitunut sairas luu kestää huonosti hampaiden ja ienbakteerien aiheuttamia heikkolaatuisia infektioita; ja 1) luu ei ehkä toipu hammaslääkäreiden hammastyön aikana käyttämien paikallispuudutusaineiden aiheuttamasta heikentyneestä verenkierrosta. Kuva 2 tarjoaa mikroskooppisen kuvan suonensisäisestä trombista.
Taulukko 4 Sairaustilat, joihin liittyy hyperkoagulaatiota. Neljällä viidestä leukaluun kavitaatiopotilaasta on yksi näistä hyytymistä
tekijän ongelmia.
Riippumatta hyperkoagulaation taustalla olevasta syystä, luuhun kehittyy joko kuituydin (kuidut voivat elää ravinteiden puutteessa), rasvainen, kuollut rasvaydin ("märkämätä"), erittäin kuiva, joskus nahkamainen ydin ("kuivamätä"). ) tai täysin ontto luuydintila ("kavitaatio").
Kaikki luut voivat vahingoittua, mutta lonkat, polvet ja leuat ovat useimmiten mukana. Kipu on usein voimakasta, mutta noin 1/3rd potilaista ei tunne kipua. Keholla on vaikeuksia parantaa itsensä tästä taudista ja 2/3rds Joissakin tapauksissa tarvitaan vaurioituneen luuytimen kirurginen poisto, yleensä kaapimalla kyreteillä. Leikkaus poistaa ongelman (ja kivun) lähes 3/4:ssäths potilaista, joilla on leukavaivoja, vaikka toistuvat leikkaukset, yleensä pienempiä toimenpiteitä kuin ensimmäinen, tarvitaan 40 %:lla potilaista, joskus myös leuan muissa osissa, koska sairaudessa on niin usein ohitusleesioita (eli useita kohtia leuassa). samat tai samankaltaiset luut), joiden välissä normaali luuydin. Yli puolet lonkkapotilaista saa lopulta taudin vastakkaiseen lonkkaan. Yli 1/3rd leukaluupotilaista saa taudin leuan muissa kvadranteissa. Äskettäin on havaittu, että 40 % potilaista, joilla on joko lonkan tai leuan osteonekroosi, reagoi matalan molekyylipainon hepariinin (Lovenox) tai Coumadinin antikoagulaatioon, jolloin kipu häviää ja luu paranee.
Kuva 5 Mikroskooppinen näkymä suonensisäisistä trombeista
Jos etsitään ei-farmaseuttista lähestymistapaa hyperkoagulaation riskin vähentämiseen, voidaan harkita lisäentsyymien, kuten nattokinaasin tai tehokkaamman lumbrokinaasin, käyttöä, joilla molemmilla on fibrinolyyttisiä ja antikoagulaatioita. Lisäksi kuparin puutostilat, joihin liittyy hyytymishäiriöitä, on suljettava pois, koska potilailla, joilla on leukaluun kavitaatioita, havaitaan lisääntynyt hyperkoagulaatioriski.
SYSTEEMISET JA KLIINISET VAIKUTUKSET
Leukaluun kavitaatioiden esiintyminen ja niihin liittyvä patologia sisältää joitain erityisiä oireita, mutta usein myös joitain epäspesifisiä systeemisiä oireita. Siksi hoitotiimin tulee lähestyä sen diagnoosia ja hoitoa perusteellisesti. Ainutlaatuisimmat ja uraauurtavimmat oivallukset, jotka ovat tulleet esiin IAOMT 2014 -kantapaperin jälkeen, ovat näennäisesti toisiinsa liittymättömien kroonisten tulehdustilojen ratkaiseminen kavitaatiohoidon jälkeen. Olivatpa systeemiset sairaudet luonteeltaan autoimmuunisia tai muuten esiintyviä tulehduksia, merkittäviä parannuksia on raportoitu, mukaan lukien syövän paraneminen. Näihin leesioihin liittyvä oireyhtymä on erittäin yksilöllinen, eikä siksi ole yleistettävissä tai helposti tunnistettavissa. Siksi IAOMT on sitä mieltä, että kun potilaalla diagnosoidaan leukaluun kavitaatioita, joihin liittyy paikallista kipua tai ilman sitä, ja hänellä on myös muita systeemisiä sairauksia, joita ei aiemmin ole johdettu leukaluun kavitaatioista, potilas tarvitsee lisäarviointia määrittääkseen, liittyykö sairauteen tai se on seurausta taudista. IAOMT tutki jäseniään saadakseen lisätietoja siitä, mitkä systeemiset oireet/sairaudet häviävät kavitaatioleikkauksen jälkeen. Tulokset on esitetty liitteessä I.
Leukaluun kavitaatioiden heikosti vaskularisoituneissa, nekroottisissa leesioissa syntyneiden sytokiinien läsnäolo näyttää toimivan tulehduksellisten sytokiinien keskittymänä, joka pitää muut tulehdusalueet aktiivisina ja/tai kroonisina. Hoidon jälkeisen paikallisen leukakivun helpotusta tai ainakin paranemista toivotaan ja odotetaan, mutta tämä tulehduksen fokaalinen teoria, jota käsitellään yksityiskohtaisesti jäljempänä, saattaa selittää, miksi niin monet näennäisesti "liittyvät" sairaudet, joilla on yhteyksiä kroonisiin tulehdustiloihin ovat myös vähentyneet kavitaatiohoidolla.
Lechnerin, von Baehrin ja muiden äskettäin julkaissut tutkimukset ja kliiniset tutkimukset osoittavat, että leukaluun kavitaatioleesioissa on spesifinen sytokiiniprofiili, jota ei ole havaittu muissa luusairauksissa, tukemaan IAOMT:n vuoden 2014 kantapaperissa tehtyjä johtopäätöksiä, jotka yhdistävät leukaluun kavitaatiot ja systeemiset sairaudet. . Verrattuna terveisiin leukaluunäytteisiin kavitaatiopatologiat osoittavat jatkuvasti fibroblastikasvutekijän (FGF-2), interleukiini 1 -reseptorin antagonistin (Il-1ra) ja erityisen tärkeän RANTESin voimakasta noususäätelyä. RANTES, joka tunnetaan myös nimellä CCL5 (cc-motiivi ligandi 5), on kuvattu kemotaktiseksi sytokiiniksi, jolla on voimakas tulehdusta estävä vaikutus. Näiden kemokiinien on osoitettu häiritsevän immuunivasteen useissa vaiheissa ja osallistuvan olennaisesti erilaisiin patologisiin tiloihin ja infektioihin. Tutkimukset ovat osoittaneet, että RANTES liittyy moniin systeemisiin sairauksiin, kuten niveltulehdukseen, krooniseen väsymysoireyhtymään, atooppiseen ihottumaan, munuaistulehdukseen, paksusuolentulehdukseen, hiustenlähtöön, kilpirauhasen vajaatoimintaan sekä multippeliskleroosin ja Parkinsonin taudin edistämiseen. Lisäksi RANTESin on osoitettu kiihdyttävän kasvaimen kasvua.
Fibroblastien kasvutekijät ovat myös osallisia leukaluun kavitaatioihin. Fibroblastikasvutekijät, FGF-2, ja niihin liittyvät reseptorit, ovat vastuussa monista keskeisistä toiminnoista, mukaan lukien solujen lisääntyminen, eloonjääminen ja migraatio. Ne ovat myös alttiita syöpäsolujen kaappaamalle ja niillä on onkogeeninen rooli monissa syövissä. Esimerkiksi FGF-2 edistää kasvaimen ja syövän etenemistä eturauhassyövässä. Lisäksi FGF-2-tasot ovat osoittaneet suoraa korrelaatiota kolorektaalisyöpäpotilaiden etenemiseen, etäpesäkkeisiin ja huonoon eloonjäämisennusteeseen. Verrattuna syöpävapaisiin kontrolleihin, mahasyöpäpotilailla on huomattavasti korkeammat FGF-2-tasot seerumissaan. Nämä tulehdukselliset sanansaattajat ovat olleet osallisena monissa vakavissa sairauksissa, olivatpa ne luonteeltaan tulehduksellisia tai syöpää aiheuttavia. Toisin kuin RANTES/CCL5 ja FGF-2, IL1-ra:n on osoitettu toimivan vahvana anti-inflammatorisena välittäjänä, mikä myötävaikuttaa yhteisten tulehdusmerkkien puuttumiseen joissakin kavitaatioleesioissa.
Liiallisia RANTES- ja FGF-2-tasoja kavitaatioleesioissa on verrattu ja yhdistetty tasoihin, jotka on havaittu muissa systeemisissä sairauksissa, kuten amyotrofisessa lateraaliskleroosissa, (ALS) multippeliskleroosissa (MS), nivelreumassa ja rintasyövässä. Itse asiassa näiden lähettimien tasot leukaluun kavitaatioissa ovat korkeammat kuin ALS- ja MS-potilaiden seerumissa ja aivo-selkäydinnesteessä. Lechnerin ja von Baehrin nykyinen tutkimus on osoittanut 26-kertaisen RANTESin lisääntymisen rintasyöpäpotilaiden leukaluun osteonekroottisissa leesioissa. Lechner ja kollegat ehdottavat, että kavitaatiosta johdettu RANTES voi toimia rintasyövän kehittymisen ja etenemisen nopeuttajana.
Kuten aiemmin mainittiin, on olemassa lukuisia oireettomia leukaluun kavitaatioita. Näissä tapauksissa akuutteja tulehdusta edistäviä sytokiinejä, kuten TNF-alfaa ja IL-6:ta, EI havaita lisääntyneenä määränä kavitaationäytteiden patohistologisissa löydöksissä. Näillä potilailla näiden tulehdusta edistävien sytokiinien puuttuminen liittyy korkeisiin anti-inflammatorisen sytokiinin interleukiini 1 -reseptoriantagonistin (Il-1ra) tasoihin. Kohtuullinen johtopäätös on, että leukaluun kavitaatioihin liittyvä akuutti tulehdus on korkeiden RANTES/FGF-2-tasojen hallinnassa. Tämän seurauksena Lechner ja von Baehr ehdottavat diagnoosin tekemiseksi painopisteen vähentämistä tulehduksen läsnäolosta ja harkitsevat signalointireittiä ensisijaisesti RANTES/FGF-2:n yli-ilmentymisen kautta. RANTES/FGF-2:n korkeat tasot kavitaatiopotilailla viittaavat siihen, että nämä leesiot saattavat aiheuttaa samanlaisia ja toisiaan vahvistavia patogeenisiä signalointireittejä muihin elimiin. Immuunijärjestelmä aktivoituu vasteena vaarasignaaleille, jotka herättävät erilaisia synnynnäisiä molekyylireittejä, jotka huipentuvat tulehdukselliseen sytokiinituotantoon ja mahdolliseen adaptiivisen immuunijärjestelmän aktivoitumiseen. Tämä tukee ajatusta ja teoriaa, että leukaluun kavitaatiot voivat toimia kroonisten tulehdussairauksien perussyynä RANTES/FGF-2-tuotannon kautta ja selittää edelleen, miksi potilas ei aina näe tai tunne akuutteja tulehduksen oireita leukaluuvaurioissa. itse. Siten leukaluun kavitaatiot ja nämä osalliset sanansaattajat edustavat tulehdussairauden integroivaa osa-aluetta ja toimivat taudin mahdollisena etiologiana. Kavitaatioiden poistaminen voi olla avain tulehdussairauksien poistamiseen. Tätä tukee havainto seerumin RANTES-tasojen alenemisesta leikkauksen jälkeen viidellä rintasyöpäpotilaalla (katso taulukko 5). RANTES/CCL5-tasojen lisätutkimus ja testaus voivat antaa käsityksen tästä suhteesta. Rohkaisevia havaintoja ovat monien leukaluun kavitaatiopotilaiden elämänlaadun paraneminen, olipa kyse sitten leikkauksen helpotuksesta tai kroonisen tulehduksen tai sairauden lievityksestä muualta.
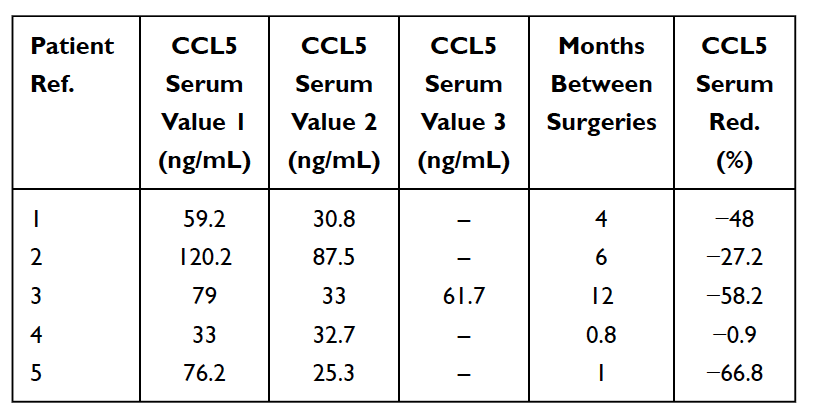
Taulukko 5
RANTES/CCL5:n väheneminen (punainen) seerumissa viidellä rintasyöpäpotilaalla, joille tehtiin leikkaus leuan rasva-degeneratiivisen osteonekroosin (FDOJ) vuoksi. Taulukko mukautettu
Lechner et al, 2021. Leukaluun kavitaatio ilmaistuna RANTES/CCL5: Tapaustutkimuksia, jotka yhdistävät leukaluun hiljaisen tulehduksen rintasyövän epistemologiaan. Rintasyöpä: tavoitteet ja terapia.
Kavitaatiovaurioiden hoitoa koskevan kirjallisuuden niukkuuden vuoksi IAOMT tutki jäsenistöään kerätäkseen tietoa siitä, mitkä suuntaukset ja hoidot ovat kehittymässä kohti "hoidon standardia". Kyselyn tuloksia käsitellään lyhyesti liitteessä II.
Kun leesioiden sijainti ja koko on määritetty, tarvitaan hoitomenetelmiä. IAOMT on sitä mieltä, että on yleensä mahdotonta hyväksyä "kuolleen luun" jättämistä ihmiskehoon. Tämä perustuu tietoihin, jotka viittaavat siihen, että leukaluun kavitaatiot voivat olla sytokiinien ja endotoksiinien pesäkkeitä, jotka alkavat heikentää potilaan yleistä terveyttä.
Ihanteellisissa olosuhteissa tulisi tehdä biopsia leukaluupatologian diagnoosin vahvistamiseksi ja muiden sairaustilojen sulkemiseksi pois. Sitten tarvitaan hoitoa asiaan liittyvän patologian poistamiseksi tai poistamiseksi ja normaalin, elintärkeän luun uudelleenkasvun stimuloimiseksi. Tällä hetkellä vertaisarvioidussa kirjallisuudessa kirurginen hoito, joka koostuu sairastuneen ei-tärkeän luun leikkaamisesta, näyttää olevan suositeltu hoito leukaluun kavitaatioille. Hoitoon sisältyy paikallispuudutusaineiden käyttö, mikä on tärkeä huomio. Aikaisemmin ajateltiin, että epinefriiniä sisältäviä anestesia-aineita, joilla on tunnettuja verisuonia supistavia ominaisuuksia, tulisi välttää potilailla, joiden verenkierto saattaa jo olla heikentynyt sairauden vuoksi. Kuitenkin sarjassa molekyylitutkimuksia osteoblastinen erilaistuminen lisääntyi epinefriinin käytön myötä. Siksi lääkärin on tapauskohtaisesti päätettävä, käytetäänkö epinefriiniä, ja jos on, käytettävä määrä, joka antaa parhaat tulokset.
Leesion kirurgisen decortication ja perusteellisen kyretoinnin ja steriilillä normaalilla suolaliuoksella huuhtelun jälkeen paranemista tehostetaan sijoittamalla verihiutalerikas fibriini (PRF) -siirteitä luuonteloon. Verihiutalepitoisten fibriinikonsentraattien käyttö kirurgisissa toimenpiteissä ei ole hyödyllistä ainoastaan hyytymisen kannalta, vaan myös kasvutekijöiden vapauttamisen kannalta jopa neljäntoista päivän ajan leikkauksen jälkeen. Ennen PRF-siirteiden ja muiden lisähoitojen käyttöä leukaluun osteonekroottisen vaurion uusiutuminen leikkauksen jälkeen tapahtui jopa 40 %:ssa tapauksista.
Taulukossa 2 esitettyjen ulkoisten riskitekijöiden tarkastelu viittaa vahvasti siihen, että epäsuotuisat lopputulokset voidaan välttää sopivalla kirurgisella tekniikalla ja lääkärin ja potilaan vuorovaikutuksella, erityisesti herkissä populaatioissa. On suositeltavaa harkita atraumaattisten tekniikoiden käyttöönottoa, parodontaalien ja muiden hammassairauksien minimoimista tai ehkäisyä sekä aseistuksen valitsemista, joka mahdollistaa parhaat paranemistulokset. Potilaalle perusteellisten ennen ja jälkeen operatiivisten ohjeiden antaminen, mukaan lukien savukkeiden polttamiseen liittyvät riskit, voi auttaa minimoimaan negatiiviset seuraukset.
Kun otetaan huomioon taulukoissa 2 ja 3 lueteltu laaja luettelo mahdollisista riskitekijöistä, potilaan laajennetun hoitotiimin kanssa on suositeltavaa keskustella mahdollisten piilossa olevien riskitekijöiden asianmukaisen selvittämiseksi, jotka voivat vaikuttaa leukaluun kavitaatioiden kehittymiseen. Esimerkiksi leukaluun kavitaatioita hoidettaessa on tärkeää ottaa huomioon, käyttääkö henkilö masennuslääkkeitä, erityisesti selektiivisiä serotoniinin takaisinoton estäjiä (SSRI). SSRI-lääkkeiden on yhdistetty pienentyneeseen luumassan tiheyteen ja lisääntyneeseen murtumien määrään. SSRI Fluoxetine (Prozac) estää suoraan osteoblastien erilaistumista ja mineralisaatiota. Ainakin kaksi riippumatonta tutkimusta, joissa SSRI:n käyttäjiä tarkasteltiin verrokkeihin, ovat osoittaneet, että SRRI:n käyttö liittyy huonompiin panoraamamorfometrisiin indekseihin.
Esihoito voi myös edistää onnistuneita hoitotuloksia. Tämä edellyttää paranemista edistävän kudosympäristön luomista antamalla keholle riittävästi sopivia ravintoaineita, jotka parantavat biologista maastoa optimoimalla kehon homeostaasia. Esihoitotaktiikat eivät aina ole mahdollisia tai potilaan hyväksymiä, mutta ne ovat tärkeämpiä niille potilaille, joilla on tunnettuja alttiuksia, kuten geneettisiä alttiuksia, paranemishäiriöitä tai heikentynyttä terveyttä. Tällaisissa tapauksissa on ratkaisevan tärkeää, että tämä optimointi tapahtuu oksidatiivisen stressin minimoimiseksi, mikä ei vain voi stimuloida sairausprosessia, vaan se voi häiritä haluttua paranemista.
Ihannetapauksessa hampaiden amalgaamitäytteiden aiheuttaman kehon myrkyllisen kuormituksen, kuten fluorin ja/tai elohopean, vähentäminen tulisi saada valmiiksi ennen leukaluun kavitaatioiden hoitoa. Elohopea voi syrjäyttää raudan mitokondrioiden elektroninkuljetusketjussa. Tämä johtaa ylimääräiseen vapaaseen rautaan (ferrorauta tai Fe++), mikä tuottaa haitallisia reaktiivisia happilajeja (ROS), jotka tunnetaan myös nimellä vapaita radikaaleja, jotka aiheuttavat oksidatiivista stressiä. Liiallinen rauta luukudoksessa estää myös osteoblastien kunnollista toimintaa, mikä ilmeisesti vaikuttaa negatiivisesti yritettäessä parantaa luusairautta.
Myös muut puutteet tulee korjata ennen hoitoa. Kun biosaatavissa olevasta kuparista, magnesiumista ja retinolista on puute, aineenvaihdunta ja raudan kierrätys häiriintyvät elimistössä, mikä myötävaikuttaa siihen, että vapaata rautaa pääsee liikaa vääriin paikkoihin, mikä johtaa entistä suurempaan oksidatiiviseen stressiin ja sairausriskiin. Tarkemmin sanottuna monet kehon entsyymit (kuten seruloplasmiini) muuttuvat inaktiivisiksi, kun biosaatavissa olevaa kuparia, magnesiumia ja retinolia ei ole riittävästi, mikä sitten jatkaa systeemistä raudan säätelyhäiriötä ja siitä johtuvaa oksidatiivisen stressin ja sairausriskin lisääntymistä.
Vaihtoehtoiset hoitostrategiat
Vaihtoehtoisia tekniikoita, joita käytetään ensisijaisena tai tukevana hoitona, tulee myös arvioida. Näitä ovat homeopatia, sähköstimulaatio, valohoito, kuten fotobiomodulaatio, ja laser, lääketieteellisen happi/otsoni, ylipainehappi, antikoagulaatiomenetelmät, Sanum-lääkkeet, ravitsemus ja ravitsemusaineet, infrapunasauna, suonensisäinen otsonihoito, energiahoidot ja muut. Tällä hetkellä ei ole suoritettu tiedettä, joka vahvistaisi näiden vaihtoehtoisten hoitomuotojen olevan elinkelpoisia tai tehottomia. Hoitostandardit olisi vahvistettava asianmukaisen paranemisen ja vieroitushoidon varmistamiseksi. Menestyksen arviointitekniikat tulee testata ja standardoida. Protokollat tai menettelyt, jotka auttavat määrittämään, milloin hoito on asianmukaista ja milloin ei, on esitettävä arvioitavaksi.
Tutkimukset ovat osoittaneet, että leukaluun kavitaatioiden esiintyminen on salakavala sairausprosessi, joka liittyy heikentyneeseen verenkiertoon. Vaurioitunut ydinverivirtaus johtaa huonosti mineralisoituneeseen ja riittämättömään vaskularisaatioon leukaluun alueilla, jotka voivat saada taudinaiheuttajien tartunnan, mikä lisää solukuolemaa. Hidas verenvirtaus kavitaatiovaurioissa haastaa antibioottien, ravintoaineiden ja immuunilähettimien toimituksen. Iskeeminen ympäristö voi myös sisältää ja edistää kroonisia tulehdusvälittäjiä, joilla voi olla vieläkin haitallisempia vaikutuksia systeemiseen terveyteen. Geneettinen taipumus, heikentynyt immuunitoiminta, tiettyjen lääkkeiden vaikutukset, traumat ja infektiot sekä muut tekijät, kuten tupakointi, voivat käynnistää tai kiihdyttää leukaluiden kavitaatioiden kehittymistä.
Yhdessä merkittävän leukaluupatologin, tohtori Jerry Bouquotin kanssa, IAOMT esittelee ja edistää histologisesti ja patologisesti oikeaa leukaluun kavitaatiovaurioiden tunnistamista leukaluun kroonisena iskeemisenä medullarisairautena, CIMDJ. Vaikka monet nimet, lyhenteet ja termit ovat historiallisesti ja ovat tällä hetkellä käytössä osoittamaan tätä sairautta, IAOMT on vakuuttunut, että tämä on sopivin termi kuvaamaan patologista ja mikrohistologista tilaa, jota tavallisesti esiintyy leukaluun kavitaatioissa.
Vaikka useimpia leukaluun kavitaatiovaurioita on vaikea diagnosoida rutiininomaisissa röntgenkuvissa ja useimmat eivät ole kipeitä, ei koskaan pidä olettaa, ettei sairausprosessia ole olemassa. On monia sairausprosesseja, joita on vaikea diagnosoida, ja monet eivät ole tuskallisia. Jos käyttäisimme kipua hoidon indikaattorina, parodontaalinen sairaus, diabetes ja useimmat syövät jäisivät hoitamatta. Nykypäivän hammaslääkäreillä on laaja kirjo menetelmiä leukaluun kavitaatioiden menestyksekkääseen hoitoon, ja sairauden tunnustamatta jättäminen ja hoitosuositusten puuttuminen ei ole yhtä vakava asia kuin parodontaalisen taudin diagnosoinnin ja hoidon epäonnistuminen. Potilaiemme terveyden ja hyvinvoinnin kannalta paradigman muutos on ratkaisevan tärkeä kaikille terveydenhuollon ammattilaisille, mukaan lukien hammaslääkärit ja lääkärit, 1) tunnistamaan leukaluun kavitaatioiden esiintyvyys ja 2) tunnustamaan yhteys leukaluun kavitaatioiden ja systeemisten sairauksien välillä.
IAOMT-TUTKIMUKSEN 2 TULOKSET (2023)
Kuten artikkelissa lyhyesti käsiteltiin, toisiinsa liittymättömät sairaudet usein häviävät kavitaatioleikkauksen jälkeen. Toinen kysely lähetettiin IAOMT:n jäsenille saadakseen lisätietoja siitä, millaiset sairaudet ratkeavat ja kuinka proksimaalinen remissio tapahtuu leikkauksen yhteydessä. Kyselyä varten koottiin luettelo oireista ja tiloista, joiden tämän komitean jäsenet ovat havainneet paranevan leikkauksen jälkeen. Vastaajilta kysyttiin, olivatko he havainneet jonkin näistä vaivoista leikkauksen jälkeen, ja jos ovat, missä määrin. Heiltä kysyttiin myös, hävisivätkö oireet nopeasti vai kestikö paraneminen yli kaksi kuukautta. Lisäksi vastaajilta kysyttiin, suorittivatko he tyypillisesti leikkauksen yksittäisissä paikoissa, useissa yksipuolisissa paikoissa vai kaikkiin kohtiin yhdessä leikkauksessa. Kyselyn tulokset on esitetty alla olevissa kuvissa. Tiedot ovat alustavia, koska vastaajamäärä oli pieni (33) ja tietoja puuttuu.
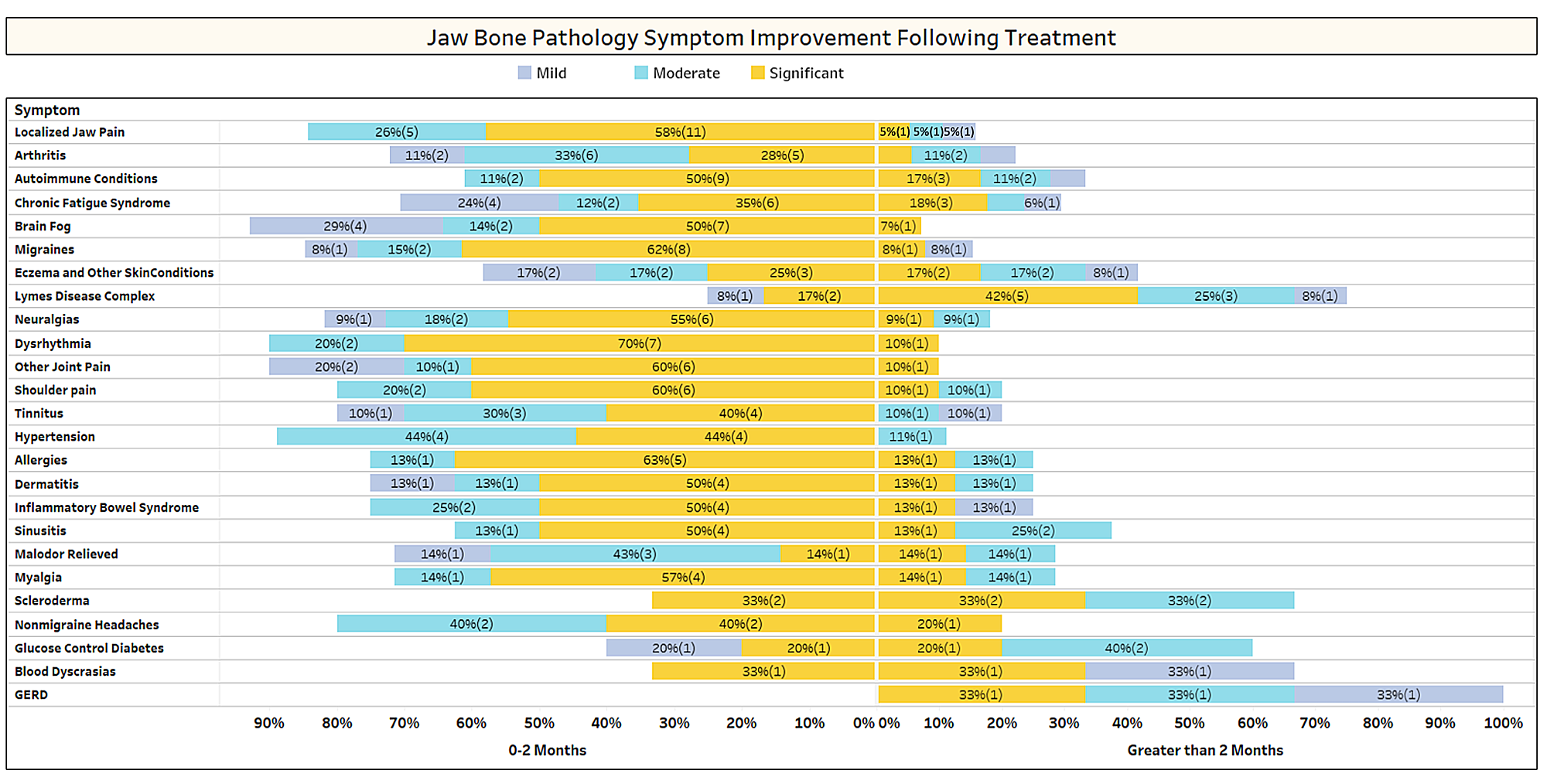
Appx I Kuva 1 Vastaajat arvioivat paranemisen tason (lievä, kohtalainen tai merkittävä) ja panivat merkille, tapahtuiko paraneminen nopeasti (0-2 kuukautta) vai kestikö se kauemmin (> 2 kuukautta). Tilat/oireet on lueteltu eniten raportoitujen järjestyksessä. Huomaa, että useimmat sairaudet/oireet hävisivät alle kahdessa kuukaudessa (keskiviivan vasen puoli).
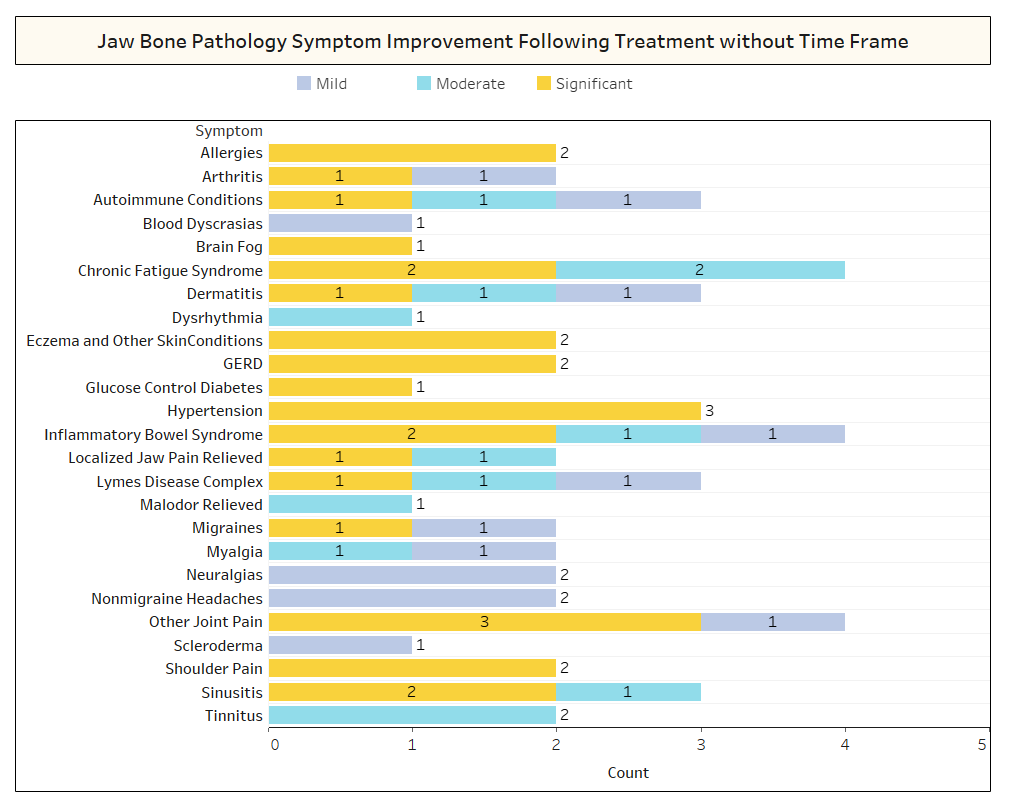
Appx I Kuva 2 Kuten yllä näkyy, useissa tapauksissa vastaajat eivät panneet merkille havaittujen parannusten palautumisaikataulua.
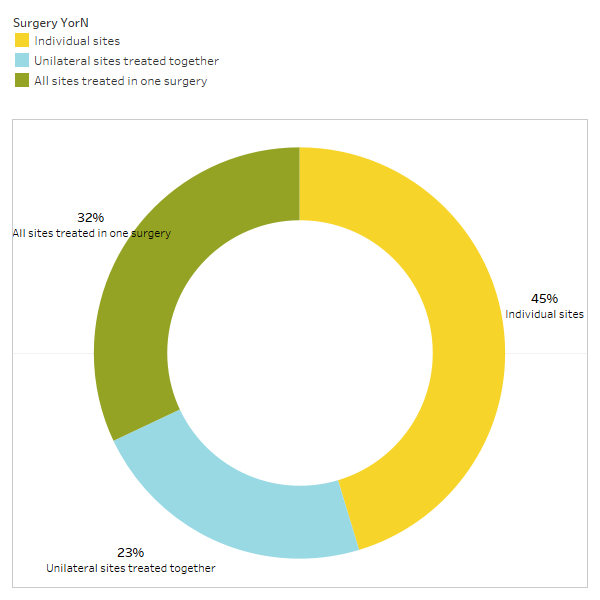
Appx I Kuva 3 Vastaajat vastasivat kyselyyn "Suositteletko/suoritatko yleensä
yksittäisten kohtien leikkaus, yhdessä hoidetut yksipuoliset kohdat tai kaikki yhdessä leikkauksessa käsitellyt kohdat?
IAOMT-TUTKIMUKSEN 1 TULOKSET (2021)
Kavitaatiovaurioiden hoitoon liittyvän kirjallisuuden ja kliinisten tapauskatsausten niukkuuden vuoksi IAOMT tutki jäsenistöään kerätäkseen tietoa siitä, mitkä suuntaukset ja hoidot ovat kehittymässä kohti "hoidon standardia". Koko kysely on saatavilla IAOMT:n verkkosivuilla (huomaa, että kaikki harjoittajat eivät vastanneet kaikkiin kyselyihin).
Lyhyesti voidaan todeta, että suurin osa 79 vastaajasta tarjoaa kirurgista hoitoa, joka sisältää pehmytkudosheijastuksen, kirurgisen pääsyn kavitaatiokohtaan ja erilaisia menetelmiä vahingoittuneen kohdan fyysiseen "puhdistukseen" ja desinfiointiin. Laaja valikoima lääkkeitä, ravintoaineita ja/tai verituotteita käytetään edistämään vaurion paranemista ennen pehmytkudosviillon sulkemista.
Pyöriviä poranteroita käytetään usein luuvaurion avaamiseen tai siihen pääsemiseen. Useimmat kliinikot käyttävät käsiinstrumenttia sairaan luun kuretoimiseen tai raapumiseen (68 %), mutta myös muita tekniikoita ja työkaluja käytetään, kuten pyörivä poranterä (40 %), pietsosähköinen (ultraääni) instrumentti (35 %) tai ER:YAG-laser (36%), joka on fotoakustiseen suoratoistoon käytetty lasertaajuus.
Kun paikka on siivottu, siivottu ja/tai kuretoitu, useimmat vastaajat käyttävät otsonivettä/kaasua desinfiointiin ja paranemisen edistämiseen. 86 % vastaajista käyttää PRF:ää (verihiutalerikas fibriini), PRP:tä (verihiutalerikas plasma) tai otsonoitua PRF:ää tai PRP:tä. Kirjallisuudessa ja tässä tutkimuksessa (42 %) raportoitu lupaava desinfiointitekniikka on Er:YAG:n intraoperatiivinen käyttö. 32 % vastaajista ei käytä minkäänlaista luusiirrettä kavitaatiokohdan täyttämiseen.
Suurin osa vastaajista (59 %) ei tyypillisesti ota leesioista biopsiaa eri syistä, kuten kustannuksista, kyvyttömyydestä saada elinkelpoisia kudosnäytteitä, patologian laboratorion löytämisen vaikeuksia tai sairauden tilan varmuutta.
Suurin osa vastaajista ei käytä antibiootteja ennen leikkausta (79 %), leikkauksen aikana (95 %) tai sen jälkeen (69 %). Muita käytettyjä IV-tukia ovat deksametasonisteroidit (8 %) ja C-vitamiinit (48 %). Monet vastaajat (52 %) käyttävät matalan tason laserhoitoa (LLLT) postoperatiivisesti parantavaan tarkoitukseen. Monet vastaajat suosittelevat ravintotukea, joka sisältää vitamiineja, kivennäisaineita ja erilaisia homeopaattisia lääkkeitä ennen (81%) ja sen aikana (93%).
 kuvat
kuvat
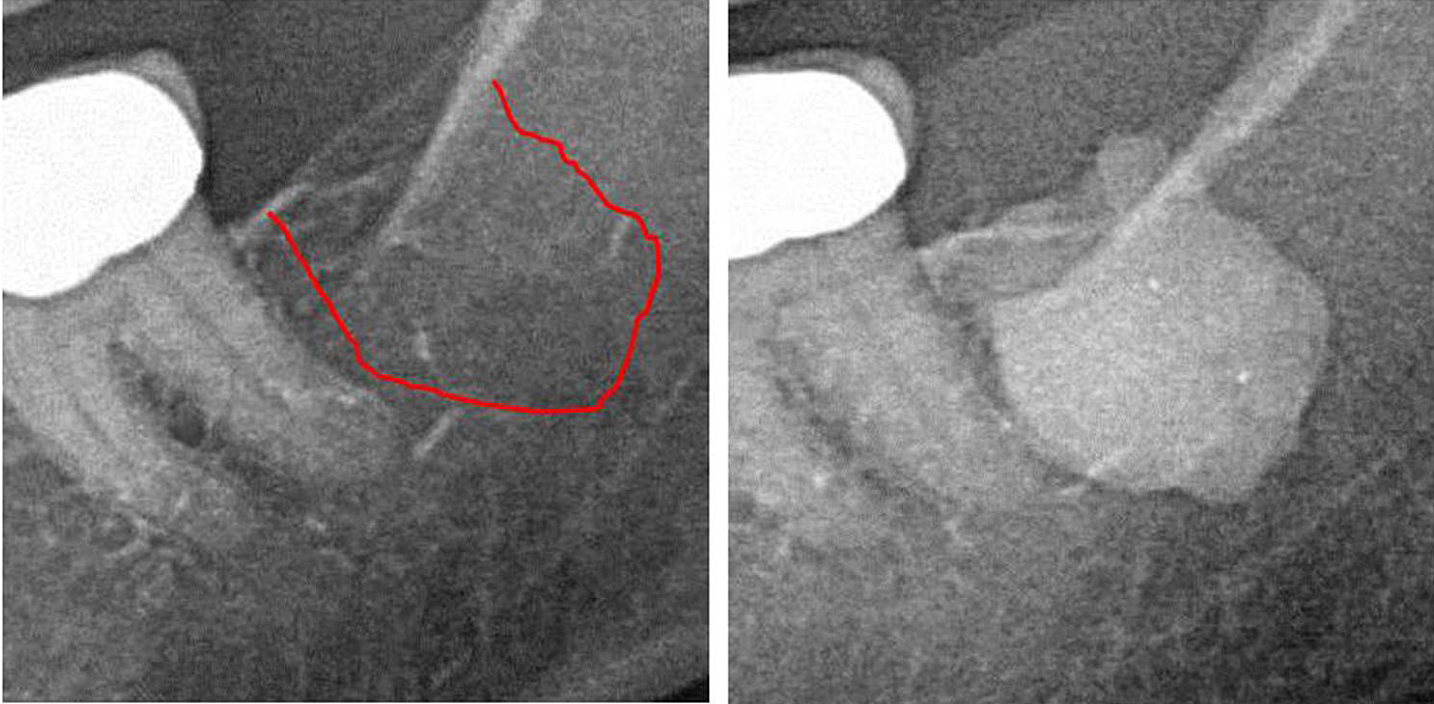
Liite III Kuva 1 Vasen paneeli: alueen #2 38D-röntgendiagnostiikka. Oikea paneeli: Dokumentaatio FDO) laajenemisesta retromolaarisella alueella 38/39 käyttämällä varjoainetta FDOJ-leikkauksen jälkeen.
lyhenteet: FDOJ, leukaluun rasvarappeuttava osteonekroosi.
Mukautettu julkaisusta Lechner, et al, 2021. "Leukaluun kavitaatio ilmaistuna RANTES/CCL5: Tapaustutkimukset, jotka yhdistävät leukaluun hiljaisen tulehduksen rintasyövän epistemologiaan." Rintasyöpä: tavoitteet ja terapia
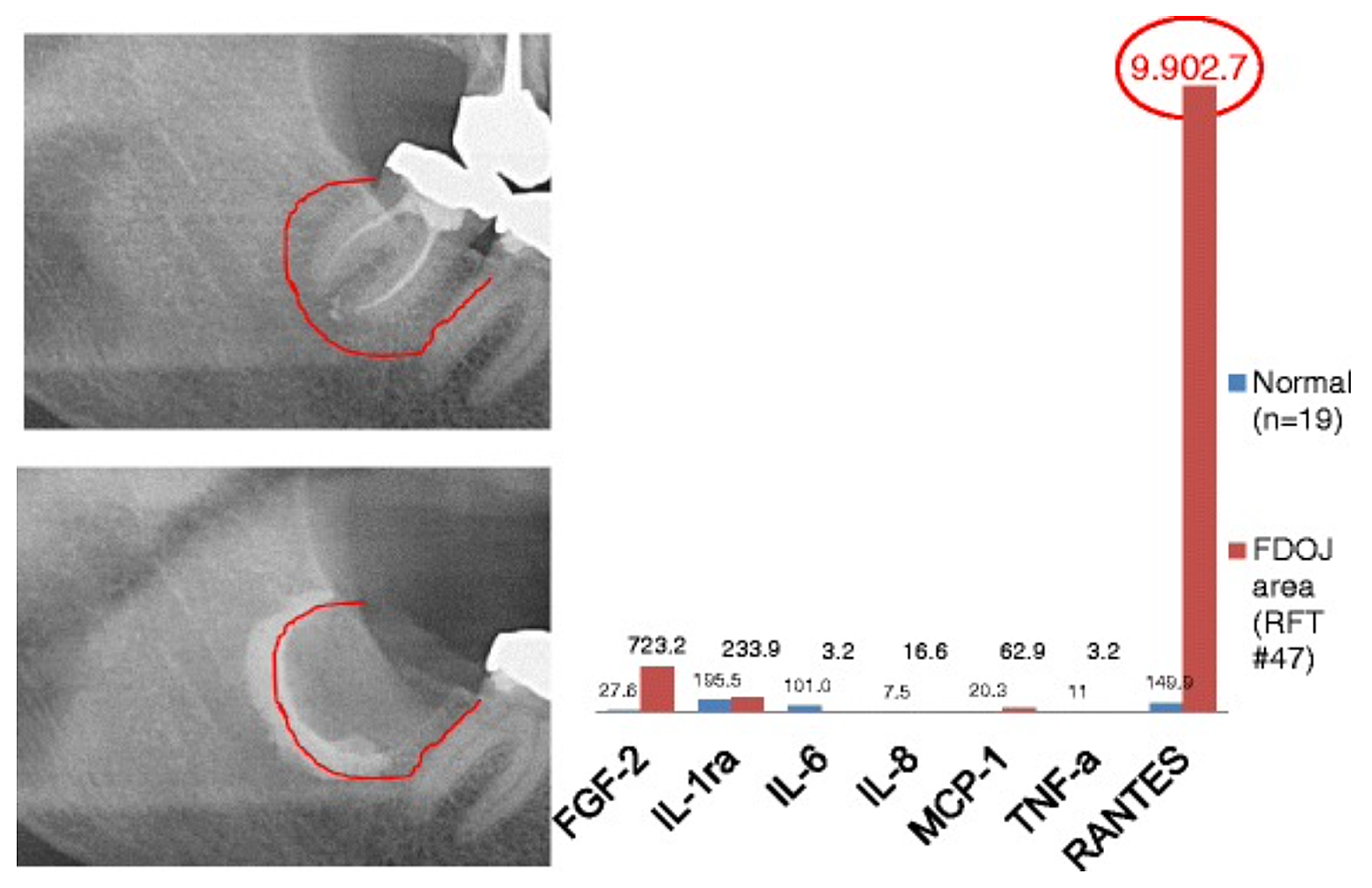
Liite 3 Kuva 2 Seitsemän sytokiinin (FGF-2, IL-1ra, IL-6, IL-8, MCP-1, TNF-a ja RANTES) vertailu FDOJ:ssa RFT #47:n alla terveen leukaluun sytokiineihin (n = 19). Leikkauksensisäinen dokumentaatio FDOJ:n pidentämisestä oikean alaleukaluun alueella #47 RFT #47:n apikaalisesti varjoaineella RFT #47:n kirurgisen poiston jälkeen.
lyhenteet: FDOJ, leukaluun rasvarappeuttava osteonekroosi.
Muokattu teoksesta Lechner ja von Baehr, 2015. "Kemokiini RANTES/CCL5 tuntemattomana linkkinä leukaluun haavan paranemisen ja systeemisen sairauden välillä: onko ennuste ja räätälöityjä hoitoja horisontissa?" EPMA Journal
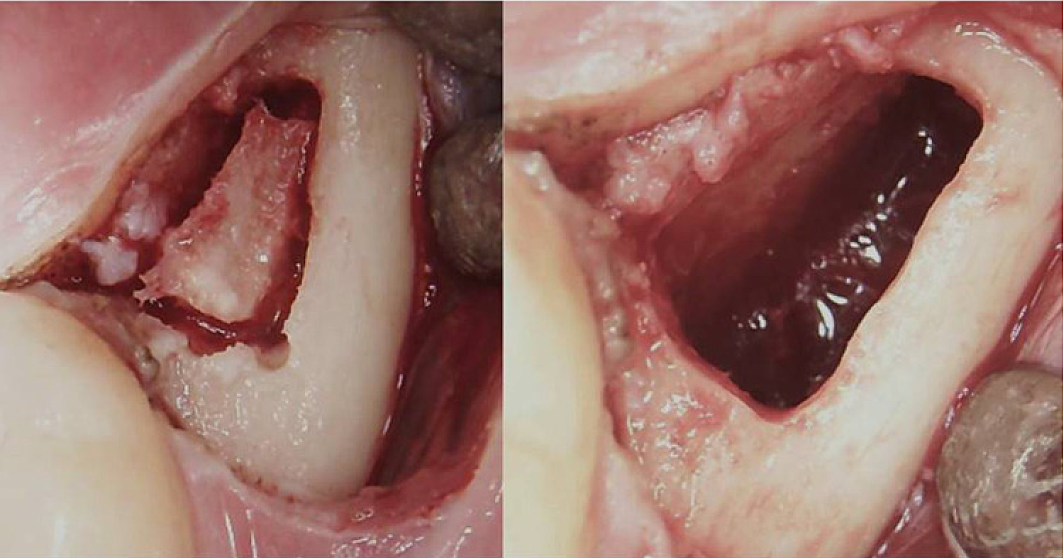
Liite III Kuva 3 Kirurginen toimenpide retromolaariselle BMDJ/FDOJ:lle. Vasen paneeli: mukoperiosteaalisen läpän alas taittamisen jälkeen aivokuoreen muodostui luuikkuna. Oikea paneeli: kuretoitu ydinontelo.
Lyhenteet: BMDJ, leukaluun luuydinvika; FDOJ, leukaluun rasvarappeuttava osteonekroosi.
Mukautettu julkaisusta Lechner, et al, 2021. "Kroninen väsymysoireyhtymä ja leuan luuydinvauriot – tapausraportti lisähammasröntgendiagnostiikasta ultraäänellä." International Medical Case Reports Journal
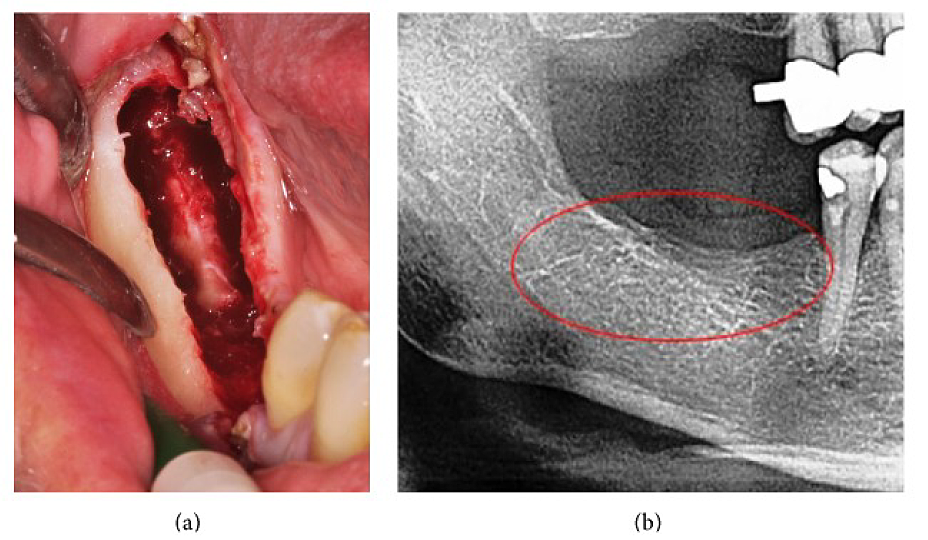
Liite III Kuva 4 (a) FDOJ:n kyretti alaleuassa, jossa on irronnut infra-alveolaarinen hermo. (b) Vastaava röntgenkuvaus ilman merkkejä patologisesta prosessista leukaluussa.
Lyhenteet: FDOJ, leukaluun rasvarappeuttava osteonekroosi
Mukautettu julkaisusta Lechner, et al, 2015. "Perifeerinen neuropaattinen kasvojen/kolmiolihakipu ja RANTES/CCL5 leukaluun kavitaatiossa." Näyttöön perustuva täydentävä ja vaihtoehtoinen lääketiede
Appx III elokuva 1
Videoleike (katso leike kaksoisnapsauttamalla kuvaa) leukaluuleikkauksesta, jossa näkyy rasvapalloja ja märkivä vuoto leukaluusta potilaan, jolla epäiltiin leukaluunekroosia. Tohtori Miguel Stanley, DDS:n luvalla
Appx III elokuva 2
Videoleike (katso leike kaksoisnapsauttamalla kuvaa) leukaluuleikkauksesta, jossa näkyy rasvapalloja ja märkivä vuoto leukaluusta potilaan, jolla epäiltiin leukaluunekroosia. Tohtori Miguel Stanley, DDS:n luvalla
Jos haluat ladata tai tulostaa tämän sivun eri kielellä, valitse ensin kieli vasemmassa yläkulmassa olevasta pudotusvalikosta.
IAOMT:n kantapaperi ihmisen leukaluun kavitaatioista Tekijät













